 「厚生労働省HP」より
「厚生労働省HP」より団塊世代を中心に湧き起こった終活ブームは、2025年以降はいよいよ「死の本番」へと移っていく。2025年に団塊世代が75歳を超え、後期高齢者人口は約2000万人にも及ぶ見通しで、30年から40年にかけては「多死時代」に突入する。そこで最も深刻な問題となるのが、どこで人生の最期を迎えるか、いわば「死に場所」の確保である。
最期の時を迎える場所は病院か、自宅か、介護施設か。その選択をできないどころか、最期の場所を確保すらできない「看取り難民」が大量に発生しそうなのだ。
まず、死亡場所の変遷を振り返っておきたい。日本人の死亡場所は1950年代までは80%以上が自宅だったが、以降は今日まで右肩下がりを続け、自宅死と対照的に伸び続ける病院死が70年代後半に逆転した。医療経済研究機構が02年に発表した死亡場所の内訳に関する調査によると、日本は病院81.0%、ナーシングホーム・ケア付き住宅2.4%、自宅13.9%。フランスはそれぞれ58.1%、10.8%、24.2%、オランダは35.3%、32.5%、31.0%という構成比だった。
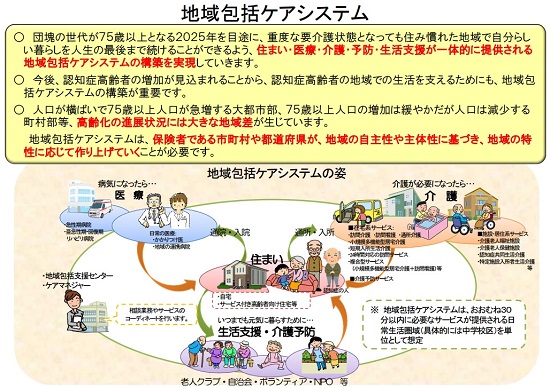
厚生労働省は医療費抑制に向けて病床数削減を図りながら、2038年に病院以外の「在宅死」(介護施設での死亡を含む)を40%に引き上げる方針だ。この在宅シフトを実現させる仕組みが、医療・介護・生活支援を地域で一体的に提供する地域包括ケアシステムの構築であり、厚労省はこれを国策と位置づけている。
厚労省を後押ししたのが、社会保障制度改革国民会議が13年8月に「病院完結型から地域全体で治し、支える地域完結型へ」と提言したことである。地域包括ケアシステムは「住み慣れた地域で最期までその人らしく」というコンセプトで彩られ、さまざまな調査で在宅死を望む国民が多い現状に合致しているが、あくまで目的は病床数削減による医療費の抑制である。
ところが、この国策が「看取り場所の消滅」という事態を招きかねないのだ。10年以上にわたって訪問診療を続けている医師は、危惧を述べる。
「看取り場所の確保に年々苦労しています。在宅療養では家族が24時間365日支えられることが必須ですが、老老世帯や独居世帯が増えて、それが望めなくなりました。しかも、日本人の多くが在宅での看取りを経験しなくなって久しいことから、死生観が培われていないのです。だから、例えば延命治療を行うかどうかについて、判断のできない家族が増えています」
民間病院の看護師長も、現状での在宅シフトに疑問を抱いている。
「患者さんを地域で支えようというコンセプトで、在宅シフトのシナリオを書くのは簡単です。しかし、家族や地域の看護や介護の力が弱体化している中で、医療費削減を理由にどんどん退院させて、一体誰が支えるのでしょうか」
地域医療構想
では、家族の機能が衰退している渦中で、在宅シフトはどのように進められていくのだろうか。
在宅シフトに拍車をかけるのが、15年度から17年度にかけて厚労省が進める第6次医療計画に追記される「地域医療構想」だ。これは2次医療圏(医療法で設定された複数の市町村を統合した単位)をベースに構想区域を設定した上で、区域ごとの医療需要を推計して必要病床数を算出し、25年のあるべき医療提供体制を検討するという取り組みである。
構想区域によっては、不足している病床の増設も考えられる。区域ごとに設置される地域医療構想調整会議において、増床は病床機能の転換や集約化に併せて検討され、表向きは病床削減を目的にはしていない。厚労省の「地域医療構想策定ガイドライン等に関する検討会」が作成したガイドライン(案)にも、病床削減という文言は記載されていない。増床する場合は、病床機能の転換や集約化と併せて「次第に収れんするよう」と微妙な表現で書かれている。
しかし、医療提供体制政策はすべからく病床削減に向かうため、この構想に対しては日本医師会(日医)が反応した。今年3月19日に開かれた都道府県医師会地域医療構想担当理事連絡協議会で、日医の中川俊男副会長は「地域医療構想の仕組みは不足している機能の解消であり、急性期病床を削減する仕組みではありません」と指摘した。さらに中川氏は「財務省筋は急性期病床をもっと減らすようにと言ってきています」と打ち明け、警戒感を表明したのだった。
「これまで病床削減を正当化するために地域医療構想を使ってはいけないと強調してきましたし、これからも強調していきます」(中川氏)
現実離れした地域包括診療料
こうして国が舵を切った在宅医療の推進では、昨年4月の診療報酬改定で主治医機能の確立を目的として地域包括診療料と地域包括診療加算が新設された。この報酬は診療所と200床以下の中小病院を対象に、24時間対応、常勤医師3人以上(診療所の場合)、2次救急指定病院または救急告示病院(病院の場合)などを算定要件として適用される。24時間対応には診療所にも看取りを担当してほしいという意図が込められ、在宅での看取りを促す施策がスタートしたのだ。
だが、厚生労働省の期待に反して普及していない。今年4月8日、厚労省は地域包括診療料の届け出件数が14年7月時点で122施設、18府県でゼロだったことを公表した。
届け出件数が少ない要因としては、「常勤医師3人以上(診療所の場合)」と「24時間対応」の項目が挙げられる。日医が昨年12月に発表した調査結果(対象医師1519人)では、約7割の医師がこれらの項目について「負担・困難」と回答している。
在宅での看取り推進策では、訪問看護ステーションの拡充も挙げられる。昨年4月の診療報酬改定で新設された「機能強化型訪問看護ステーション」は、24時間対応体制加算やターミナルケア加算などの届け出を算定要件に、機能強化型訪問看護管理療養費を取得できて大幅な増収が期待される。
厚労省や日本看護協会は機能強化型訪問看護ステーションの増設を促進しているが、増収という政策誘導が必ずしも狙い通りに進むとは限らない。関東近郊に20拠点を開設する訪問看護ステーションは、機能強化型に移行する計画はないという。運営会社の社長は理由を打ち明ける。
「看護師が続々と退職するリスクが高いからです。訪問看護ステーションに就職する看護師は急性期病院出身者が大半で、20代後半になって当直や夜勤に疲れ、普通の生活をしたいという動機で移ってくるのです。うちで24時間体制を取ったら、看護師にとっては元の木阿弥になってしまい、すぐに辞めてしまうでしょう」
機能強化型訪問看護ステーションには異業種から参入してくる流れもあるが、看護業界からは歓迎されていないようだ。
「異業種から参入してくる事業者の多くは単なる金儲け目的で、医療制度や診療報酬体系の基本すら知らない事業者も少なくありません。もともと医療への志があるわけではないので、儲からないと思ったらすぐに撤退する可能性も高い。そのため機能強化型の普及を目指す看護業界は、異業種参入組を、市場を歪ませてしまう元凶のように見ているのです」(医療コンサルタント)
医療と介護の溝
こうした現状にあって、病院は病床が削減され、診療報酬による政策誘導で在院日数の短縮を強いられ、患者は支え手が不在の「住み慣れた地域」に半ば放り出されるのだ。入院医療と在宅医療が共にひっ迫する中、双方の間に広がる溝を埋めるのが介護の役割である。だが、介護施設は看取りの場所として十分に機能していない。
「看取りは病院で行うという連携関係が続いてきた経緯があるため、ターミナルケア体制が十分に整備されていないのです」(ケアマネージャー)
加えて、医療と介護の距離が思うように縮まらない現実もある。すでに制度上は医療と介護の関係は連携から一体化へと進みつつあるが、現場では「医療と介護は別もの」と考える医師はいまだに少なくない。「多職種協働」という一体化のキーワードが、むなしく先行しているのが実情である。民間病院に勤務する理学療法士は実態を語る。
「医療・介護に携わる多職種でチームを組んでも、協働と呼べる体制にはなかなかなりません。職種間の力関係から、医師が右を向けと言えば右、左を向けと言えば左を、他の職種は向かざるを得ないのですから」
しかも一体化しようにも、介護職の大幅な不足が一向に解消される見通しにない。厚労省の推計では、25年までに介護職を100万人増員しないと、高齢化を支えきれないという。
隘路にはまった現実
いまや国民医療費は年間40兆円に迫っている。その抑制策として構築が進む地域包括ケアシステムは「病院から地域へ」を合言葉に、いわば原理主義のように医療・介護業界に浸透しつつあるが、それぞれの地域で扇の要となる自治体には、疑問の声が上がっている。
「地域包括ケアシステムを機能させるには医療機関と介護施設だけでは供給力不足で、地域住民のマンパワーが必要になってきます。しかし、地縁や血縁が濃くて、助け合いの習慣が定着しているような地域でないと、マンパワーを確保できないでしょう」(自治体保健福祉部長)
別の自治体福祉担当者はこう打ち明ける。
「自治体としては介護予防などにNPOやボランティアにも期待しなければならないところですが、正直にいってアテにはできません。活動の継続性が不安定だからです。やはり事業者でないと、サービス提供の質と量を安定的に確保できません」
多死時代に向かう医療現場は、まさに八方塞がりに陥っているのだ。ある病院勤務医は、地域幻想からの覚醒を提言する。
「財源がないからという理由で次々に退院させてしまうのは、そもそも医療のあり方として問題があります。まず医療費と介護費の負担と給付を見直すこと。それから、これが最も重要な施策ですが、既存の医療システムにカネとマンパワーを投入すること。その意味で、医学部の新設も必要でしょうし、混合診療をもっと緩和して医療機関の収支を改善することも必要でしょう」
負担と給付の見直しはともかく、医学部新設と混合診療の緩和は、共に日医を中心に今の医療界には忌避され、当面は受け入れられない。
こうして隘路にはまった現実がある限り、団塊の世代は葬儀業者や信託銀行などが仕掛ける終活ブームに乗せられている場合ではあるまい。最期の場所としてどこを選ぶのか、そしてどんなターミナルケア体制を望むのか。医療・介護の提供体制を研究し、その推移も見通しておくことが大切といえよう。
(文=編集部)




















